現在では「約10万床」の地域包括ケア病床が稼働するが…
地域包括ケア病棟は、身体の状態は回復に向かっているものの、退院後の生活が不安で入院しながらリハビリテーションを行ったほうがよい患者や、もう少し経過観察が必要な患者を対象にしています。また退院後の生活環境を整えるための準備が必要な場合も地域包括ケア病棟に入院してもらうこともあります。
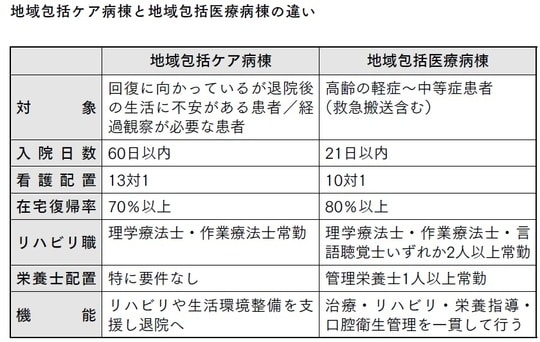
地域包括ケア病棟として届け出を行うと、診療報酬の加算が認められます。しかし、患者は最長60日で退院しなくてはなりません。また看護師は患者13人につき1人以上を配置する13対1配置が求められ、在宅復帰率7割以上を達成する必要があります。在宅復帰とは、自宅だけでなくグループホームや有料老人ホームなどでもカウントの対象となります。ほかに地域連携室があり入退院の支援を行う専任の職員がいること、理学療法士や作業療法士が常勤していることなども条件に含まれます。
この地域包括ケア病床は2年に一度行われる診療報酬改定のたび、移行しやすくなるように制度の改良が行われてきました。その結果、全国的に年々増加し、現在では約10万床の地域包括ケア病床が稼働しています。一般病棟のみだったときと比べると、患者の状態を観察しながら適切な時期での退院を進めやすくなりました。
60日間という入院日数の上限があるため、通常2カ月以内に退院できる見通しが立った時点で、一般病棟から地域包括ケア病棟に移ってもらいます。この猶予期間のうちに、身体の機能回復や病状の安定を図り、状態が良ければ2カ月を待たずに退院することも可能です。
一方で、独居で近所に身寄りのいない高齢者は着実に増えているので、退院に向けたサポートの必要性は高まっています。子どもや孫がいても遠方に住んでいる場合は、緊急時にすぐ対応することが困難です。
医療機関や介護施設への連絡も同様で、患者自身が、病院名やかかりつけ医の名前をあげて指定してくれれば何の問題もありません。しかし高齢者の場合、日常的に診療を受けているにもかかわらず医療機関の名称を本人から聞き出せないこともあります。その場合、さまざまな方法で医療機関を特定しなければなりません。
患者や家族の相談対応は「複雑」で「献身性」が必要な仕事
「つなぐ医療」を実践するために、スタッフは日々忙殺されているといっても過言ではありません。患者やその家族からの各種相談に応じる事務作業と一言で片づけるのは難しく、複雑で献身性が必要な仕事だと思います。
2024年春の診療報酬改定では「地域包括医療病棟」という新しい制度が誕生しました。地域包括ケア病棟の制度が作られて以来となる新しい病棟であり、大きな話題となっています。
地域包括ケア病棟とよく似た名称で分かりにくいですが、地域包括医療病棟は、高齢かつ軽症から中等症の患者を対象に、救急搬送や入院を受け入れる病棟です。患者10人に対して看護師1人を配置する10対1の基準が定められているほか、常勤の理学療法士、作業療法士または言語聴覚士が2人以上、さらに管理栄養士を常勤で1人以上配置することが条件となっています。
この体制のもとで治療、リハビリ、栄養指導、口腔衛生管理などを一貫して行い、平均入院日数を21日以内に抑えること、さらに在宅復帰率80%以上を達成することが求められます。従来の地域包括ケア病床と比較すると、かなり厳しい水準であることが分かります。
この地域包括医療病床が、病院経営にどのような影響を与えるかはまだ分かりません。いずれにせよ、介護施設や自宅での在宅医療を望む人が増えるなか、医療の形が病院完結型から地域包括型へ移行しつつあるのは確かです。さらに、その背景には「医療費を抑制しつつ医療の質を高めたい」という国の方針があります。こうした流れは、今後ますます加速していくと考えられます。
杉本 瑞生
医師
医学博士
緑風会病院 理事長