発症リスクを低下させるには「食事の改善」が必要
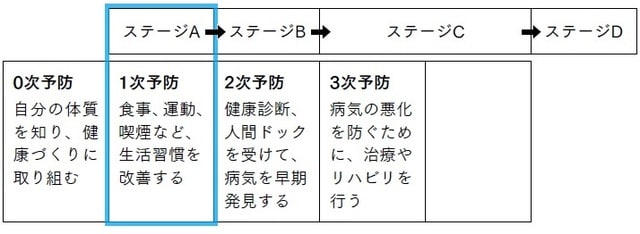
1次予防の目的は、「ステージBに進ませない」ということです。0次予防から一歩進み1次予防が必要になっているということは、ある程度、病気を引き起こす原因やリスクファクターがあるということです。それらを個々人が自覚して、取り除くことが必要です。
特に、多くの人が改善すべきなのが食事です。スウェーデンのウプサラ大学の調査によれば、最も心不全の発症リスクが高かったのは、高齢者、男性、BMIの高い肥満の人、ウエスト/ヒップ比*が高いメタボリックシンドロームの人、糖尿病や高血圧、高コレステロール血症の人たちでした(*ウエスト周囲をヒップの周囲で割った値がウエスト/ヒップ比で、肥満の体型指標として使われる)。「高齢者」と「男性」を除けば、すべてのリスクに「食事」が大きく関わっています。
裏返せば、心不全の発症リスクを低下させるには、食事を改善しなければならないということです。
まず取り組むべきは「減塩」
まず、見直したいのが「食塩の摂取量」です。
日本人はもともと、味噌や塩を料理に多用する文化をもっています。塩が少なく味がぼやけた料理よりも、塩がしっかり効いて味にメリハリがある料理のほうがおいしいと感じる人が多いと思います。
確かに塩は、人間が命をつなぐうえで必要な成分です。体内から塩が不足すれば体液の浸透圧のつりあいが崩れてしまい、頭痛や吐き気、倦怠感を起こすだけでなく、筋肉のけいれんや硬直が起こったり、神経障害によって命の危険にさらされたりします。
とはいえ、塩の過剰摂取は禁物です。塩を取り過ぎると、細胞の浸透圧を正常に保とうとして水分が血管の中に引き込まれます。すると血液量が増加して、結果的に血圧の上昇を招いてしまうからです。
厚生労働省の「日本人の食事摂取基準(2020年版)」によれば、1日あたりの塩分摂取量の目標値(成人)は、男性7.5g未満、女性6.5g未満です。高血圧学会はこれよりもっと厳しく、血圧が正常な人でも1日6g未満の食塩制限を推奨しています。
ではいったい現在の日本人がどれだけ食塩を摂取しているのか、厚生労働省が発表した「令和元年 国民健康・栄養調査報告」は、「食塩摂取量の平均値は10.1gであり、男性10.9g、女性9.3gである」と述べています。メディアなどで盛んに「減塩」が叫ばれているためか、この10年で大きな増加は見られず、むしろ男女とも減少傾向にあるのは望ましいことだと思います。
しかし年齢別に見ると、食塩の摂取量は、男女とも60歳代で最も高いことが分かっています(図表2)。

高齢になり高血圧や心不全などのリスクが高まっている一方で、食塩の摂取量が増えているのはとても危険です。むしろ高齢になればなるほど、食塩の摂取量を抑える食事へシフトしていくべきです。
■食塩の摂取量を減らすには?
食塩の摂取量を抑える方法の一例として、私の病院では管理栄養士による食事指導を行なう際、患者に自宅の味噌汁を持ってきてもらうことがあります。そしてそのなかに含まれている塩分量を科学的に調べ、その家庭の料理がどれだけ塩分過多に陥っているか、数字として示しています。
味噌汁はどの家庭でも日常的に作られている料理ですし、家庭によって味が異なります。いってみれば家庭の味を代表する料理であり、そこに塩分が過剰に含まれていれば、ほかの料理も塩分過多に陥っている可能性が高いのです。
数字として塩分濃度を示すと、患者は「知らないうちにこんなに塩を取っていたのか」と驚きます。そして、大多数の人がすぐに改善に努めます。
さらに正確に塩分の摂取状況を調べるには、24時間蓄尿検査が適しています。これは、1日の尿をすべてためてその尿を調べることで、塩分摂取量のほか腎機能や1日の尿たんぱく排泄量、たんぱく質摂取量などが分かります。1日の尿をすべてためるのはなかなかハードルが高いかもしれませんが、厳密に塩分のコントロールが必要な場合に適している検査法です。
いずれにしても、自分が今どれだけ塩を取っているのか、現状が分からなければ調整することができません。やみくもに減塩、減塩とうたったところで、その効果も実感できませんし、効果が分からなければ継続することは難しいものです。
塩の摂取量が分かったら、今食べている料理を少しずつアレンジして、塩を減らす工夫をします。「少しずつ塩の量を減らして薄味に慣れる」「塩の代わりにスパイスや出汁を多用して味付けに強弱をつける」「塩の代わりにレモンや酢をかけて食べる」など、いろいろなアイデアがあります。
また食品を購入するときは、パッケージに記載された食品成分表をチェックして、塩分相当量を確認するなど、まずは気を付けることが大切です。

























