あなたは大丈夫? 今すぐチェックしてみよう
本書(『その睡眠が寿命を縮める』)の冒頭で紹介した「睡眠の危険度セルフチェック」は、睡眠時無呼吸症候群によって引き起こされる、さまざまな症状から睡眠時の無呼吸を判定するものでした。今度は、「日中の眠気」に焦点を絞って睡眠時無呼吸の度合いをみていきます。
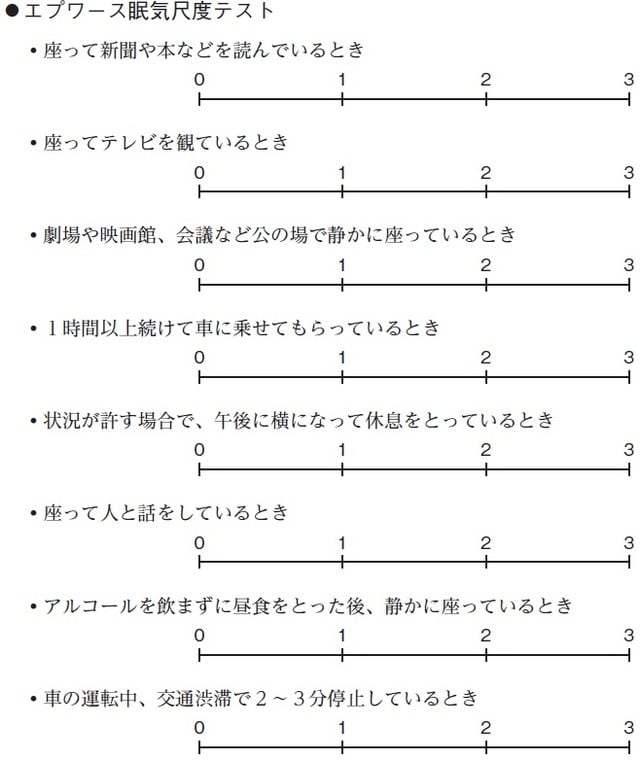
睡眠中に無呼吸を何回も繰り返すことで目が覚めたり、眠りを邪魔されたりして、深い睡眠がとれないために、日中は強い眠気に襲われます。そこで、日中の眠気の度合いを調べる「眠気指標」(エプワース眠気尺度:ESS)を用いた簡単なチェックを行うことで、あなたが日中に感じている眠気の程度を判定することができます。

これから挙げる8つの場面に対して、4段階の回答の中から最も当てはまる眠気の度合いを選んでください。
ただ、15点以上であったとしても、これで睡眠時無呼吸症候群と判断されるわけではありません。あくまでセルフチェックです。逆に、最近の調査では睡眠中にかなりの無呼吸がある患者の中にも、日中の眠気をあまり感じていない人がいることが明らかになりました。
眠気はあくまで自覚症状であり、眠気(睡眠不足)に強い人がいるのも確かです。したがって、眠気指数の評価で眠気の程度が低いという結果になった人でも、完全に睡眠時の無呼吸を否定できるわけではないのです。
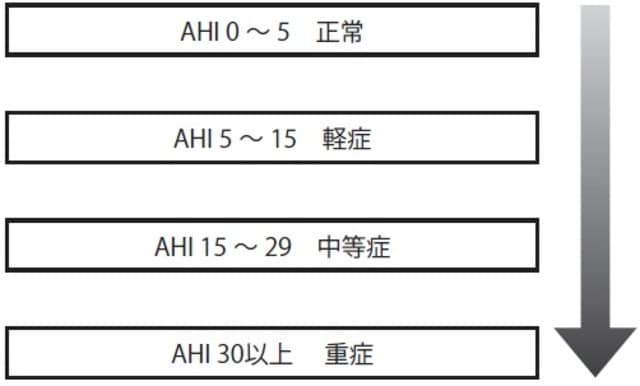
睡眠時無呼吸症候群は、どの程度(重症度)の無呼吸なのかによって循環器疾患のリスクも違ってきます。重症度は、AHI(Apnea Hypopnea Index:無呼吸・低呼吸指数)によって分類されています。
AHIとは、睡眠1時間あたりの「無呼吸」と「低呼吸」の合計回数のことをいいます。呼吸が停止する無呼吸に対し、低呼吸は換気の明らかな低下に加え、動脈血酸素飽和度が3~4%以上低下した状態、もしくは覚醒を伴う状態を指します。動脈血酸素飽和度とは、心臓から全身に運ばれる動脈血の中を流れている赤血球に含まれるヘモグロビンの何%に酸素が結合しているかを、皮膚を通して調べた値をいいます。
この重症度分類では、AHIが15以上で中等症、30以上で重症となります。これは、AHI30以上になるとその後の高血圧症や心疾患が明らかに増えるという、米国ウィスコンシン州の大規模調査が根拠になっています。
以前は、すでに強い眠気などの自覚症状があることも診断基準には必要でした。しかし、2014年に改訂された米国睡眠学会の診断基準では、自覚症状はなくてもAHIが5以上で高血圧、冠動脈疾患、糖尿病など関連の深い合併症があれば、睡眠時無呼吸症候群と診断されるようになりました。
これは非常に大きな変更といえます。なぜなら、今までは睡眠時無呼吸症候群と診断されなかった人が、現在の診断基準では有病者となり、これまでの臨床研究でのデータが変わってきてしまう可能性があるからです。
つまり、最初に述べている過去の文献の数値が、さらに高くなる可能性があります。例えば、以前の疫学調査で睡眠時無呼吸症候群の有病率が、男性で4%だったものが、場合によっては倍の8%に跳ね上がるかもしれないのです。逆にいうと、この数値は高くなることはあっても、低くなることはありません。したがって、「私は大丈夫」と安心していた人も、睡眠時無呼吸に引っかかる可能性があります。
身に覚えがあれば、睡眠時無呼吸症候群の可能性大
睡眠時無呼吸症候群になると、睡眠中に十分な酸素が全身に行き渡らなくなります。この状態をみるのが動脈血酸素飽和度ですが、測定してみると重症患者の場合は通常の50%台の飽和度しかないケースも見受けられます。中にはAHIが低くても、動脈血酸素飽和度が50~60という低いケースもあります。
これらの状態は、エベレストの頂上に立ったときと同程度の酸素飽和度といわれています。それが、重症患者では睡眠中に何回も起こっているのですから、何度もエベレストの登頂を果たしたようなもので、いかに危険な状態にあるかは容易に理解できるのではないでしょうか。
私は外来で、患者に動脈血酸素飽和度を測定する機器をつけた状態で、息をこらえてもらっています。すると、ほとんどの人は90%を切る前に、苦しくなって呼吸を再開してしまいます。しかし、睡眠中はこのような状況が簡単に起こってしまうのが、この病気の恐ろしいところです。
睡眠時無呼吸症候群は心身にさまざまな影響を及ぼしますが、どれも日常でありがちな症状のため、ほとんどの人が深刻に受け止めることなく見過ごしています。こうして放置してしまうことが多いので、ここで睡眠時無呼吸に見られる主な症状を紹介しておきましょう。
もしも思い当たる項目があった場合は、睡眠時無呼吸症候群を疑って検査を受けてみることをお勧めします。
◦大いびき
日常的にいびきをかくようになります。特に無呼吸から呼吸が再開するときに、大いびきが起こります。
◦起床時の頭痛
極端に睡眠が不足しているとき、朝起きると頭痛がした経験はないでしょうか。これは、脳を十分に休めることができなかったからです。つまり、脳が疲れているわけで、それが起床時の頭痛となって現れています。同じことが無呼吸でも起こり、睡眠中の脳の酸欠状態(低酸素血症)がさらに頭痛を悪化させる要因となります。
◦起床時の喉の渇き
人間は本来、鼻呼吸が主体です。ところが、鼻にトラブルが起こっていたり、いびきをかく人は気道の確保ができないために、ほとんどの場合で口呼吸になっています。口を閉じているときは、唾液の分泌によって口の中には適度な湿り気があります。
しかし、口呼吸時は口を開いているために、口の中が渇いてしまいます。これが、起床時に喉が渇いている状態を引き起こしています。起床時だけではなく、日中でも口呼吸をしている人は要注意です。
◦日中の眠気・居眠り
健康な人に比べて深い睡眠がとりにくくなり、脳の休息も妨げられます。無呼吸によって脳に十分な酸素が供給されていないため、寝ているつもりでも脳が起きている状態になっています。そのために熟睡感が得られず、日中に眠気をもよおし、居眠りをしてしまう頻度が増えてきます。
このような状態が蓄積していった結果、交通事故や労働災害につながってしまうケースが多いのです。交通事故については、飲酒している人よりも睡眠時無呼吸症候群の人のほうが、ハンドルの操作ミスが多いというデータがあるほどです。
◦夜間の頻尿
通常、寝ているときは、心身をリラックス状態にする副交感神経が優位になっています。しかし、無呼吸を繰り返して脳が起きている状態では、心身を興奮させる交感神経が優位になっているため、腎臓では尿がつくられます。これにより、夜間でもトイレに行く回数が増えてしまいます。
◦集中力や記憶力、判断力の低下
睡眠は心身を休ませる大事な時間です。それが妨げられることで、脳は疲労して十分な働きができず、記憶力や判断力の低下を招きます。そうなると仕事で単純なミスをするなど、日中の活動にも支障をきたすようになります。
◦精神が不安定になる
寝不足が続くと集中力が低下するだけではなく、精神的にもイライラして不安定になってきます。些細なことで突然怒りだすなど、本来の自分ではない言動をとったりします。それが高じると自己嫌悪に陥り、時には「うつ状態」になることもあります。実際に、重症の睡眠時無呼吸症候群の患者では、うつ病の傾向がかなりの頻度で見られます。
◦性欲が減退する
睡眠中の無呼吸によって脳が起きている状態は、性欲を減退させる原因にもなるのです。さらに進むと男性の場合は、インポテンツ(ED:Erectile Dysfunction:勃起不全)になることがあり、睡眠時無呼吸症候群の患者の4分の1がEDを伴っていたというデータが、欧米で報告されています。
◦肥満
肥満は睡眠時無呼吸症候群の大きな原因になる一方、睡眠不足がさらなる肥満を招くという双方向に悪影響を及ぼします。摂食には「レプチン」と「グレリン」という2つのホルモンのバランスが影響しています。
レプチンは、全身の脂肪細胞から分泌され、満腹を感じて食欲を抑える働きをしているホルモンです。 一方のグレリンは、胃から分泌され、空腹を感じて食欲を増進する働きをしているホルモンです。
睡眠時間が短いと、満腹ホルモンのレプチンが減り、空腹ホルモンのグレリンが増えてしまいます。睡眠時間が5時間の人は、8時間の人に比べてレプチンが16%少なく、グレリンが15%も増えているという研究結果があります。つまり、睡眠時間が短い人は、食欲が増して太りやすい体になっているということです。
さらに、グレリンが多いと、高脂肪食や高カロリー食を好むようになることも分かっています。疲れているときや睡眠不足のとき、やたらとケーキなどの甘い物、こってりしたラーメンが欲しくなるのは、グレリンが増えているためなのです。
このように、日常でよく見られる不調の中に、睡眠時無呼吸症候群のリスクは隠れています。普段は睡眠時無呼吸と結びつけて考えることはないと思いますが、改めて日頃の自分の状態を振り返ってみてください。
子どもだからと安心できない
睡眠時無呼吸症候群は、大人だけに見られる病気ではありません。成長途上にある子どものほうが、むしろ睡眠を妨げられることによる影響は深刻といえます。昔から「寝る子は育つ」というように、子どもの心身の健全な成長には良質な睡眠をとることが大切です。その理由は、深い睡眠中に心身の発達に欠かせない「成長ホルモン」が大量に分泌されるからです。
そのため、十分な睡眠がとれない状態が続くと、授業中に居眠りをするだけではなく、落ちつきがなく席を立って動き回ったり(多動)、授業に集中できずに成績の不振、運動能力の低下などが見られることもあります。
本来、子どもがいびきをかくことはなく、いびきをかいていたなら、それは体になんらかの異常が生じている証拠なのです。しかも、子どもは痛いという症状以外は、不調をうまく大人に伝えることができません。だからこそ周囲の大人が気を配らなければ、異常を知らせるサインを見逃してしまう恐れがあります。
子どものいびきの場合は、大人のように舌根の落ち込みが原因ではなく、口蓋垂の裏側にある咽頭扁桃(アデノイド)や口蓋扁桃の肥大が主な原因です。これにより気道が狭くなり、いびきをかき、また無呼吸になっています。
しかし、アデノイド肥大は3~6歳、口蓋扁桃肥大は5~7歳がピークとなり、学童期の後半にはしだいに退縮するケースがほとんどです。個人差はありますが、好発年齢は2~6歳で、成長や発達の時期に関係しています。
したがって、成長すれば治るともいえますが、その間には成績の低下、運動能力の低下、多動や居眠りなどが見られるうえ、睡眠時無呼吸症候群を引き起こします。さらに進行して突然死の原因になることもあるので、注意が必要です。
子どもの睡眠時無呼吸症候群の定義は成人と異なり、「無呼吸の時間が10秒に至らなくても、2回分の呼吸停止があれば無呼吸と診断できる」とされています。重症度の分類も違い、AHI1~5が軽症、5~10が中等症、10以上が重症となります。
また、睡眠中にいびきをかく子どもは、息を吸おうとするときに呼吸に伴って胸にへこみができることが多く見られます。胸がへこむのは、息を吸おうとして胸腔(胸郭に囲まれた肺や心臓を収めている空間)が陰圧(内部の圧力が外部より低い状態)になっているのに、喉が塞がっていて実際には息が吸えないからです。
成長途上の子どもの骨格は柔らかいために、このような状態が繰り返されると胸郭が変形(漏斗胸など)したままになる場合もあります。このように、骨格が出来上がっていない子どもの無呼吸は、外見的にも悪影響を与える恐れがあるのです。
子どもの異常に気づいて治療を受けさせることで睡眠時無呼吸は治ります。十分な睡眠がとれるようになることで心身にも良い影響を与え、成績が上がったり、スポーツが得意になったりというケースも少なくありません。
末松 義弘
筑波記念病院 副院長・心臓血管外科部長・睡眠呼吸センター長