山陽新幹線の事件で着目された「睡眠時無呼吸症候群」
睡眠時無呼吸症候群と聞いて、まず多くの人が思い浮かべるのは“居眠り”によって引き起こされる事故ではないでしょうか。
日本で睡眠時無呼吸症候群が注目されるようになったきっかけも、2003年に起きた山陽新幹線の運転士による居眠り運転でした。
このときは幸いにも犠牲者は出ませんでしたが、運転士不在のまま時速270キロメートルで約8分間も疾走した後、自動列車制御装置が作動して停車しました。その間、運転士は眠り続け、車掌に起こされるまで意識がなかったといいます。この一件は、睡眠時無呼吸症候群の怖さを広く知らしめることとなりました。
その後も列車や車による大事故が起きるたびに、運転手が睡眠時無呼吸症候群であったと報道されたことで、一般に強く印象づけたものと思われます。

睡眠時無呼吸症候群は、むずむず脚症候群やナルコレプシーなどの「睡眠障害」の一疾患であることから、今までは医療機関においても呼吸器内科や耳鼻咽喉科、精神科で扱われることがほとんどでした。
しかし、研究が進むにしたがい無呼吸によって起こる低酸素状態が、心臓に負荷をかけて血管に深刻な問題を引き起こす病気であることが明らかとなったのです。
最近は、健康診断で「血圧が正常」とされる人の中に、あるタイミングにだけ、まるで高波のような血圧の急上昇(サージ)を起こす人がいることも分かってきました。日常的にサージが起こると、慢性的に血圧が高い、いわゆる「高血圧」の人よりも臓器や血管の老化が進み、脳卒中などのリスクが高くなる可能性も判明したのです。
最新の調査では、サージのリスクを抱える人は1000万人以上に及ぶとも推計されています。研究者の間では、この「短時間だけ血圧が上昇する現象」を「血圧サージ」と呼び、睡眠負債と同様に「この解消が健康寿命の延伸に欠かせない」と指摘されるようになりました。
本来、夜間は日中よりも血圧が低くなるのが普通です。しかし、睡眠時に無呼吸の発作を繰り返すと血圧は上昇し、発作時には血液中の酸素が減少する「低酸素血症」と相まって血圧の急上昇が起き、これによって血管が傷つけられ、脳卒中や心筋梗塞の引き金になる可能性が高まります。
血液中の酸素濃度は「動脈血酸素飽和度」(SpO2)という指標で表されます。正常では96%以上なのに対し、無呼吸時には簡単に90%以下に低下します。わずか6%の差ですが、これは「呼吸不全」になったときと同じで、通常では酸素吸入を必要とする状態に相当するのです。
当然、体にとっては非常事態ですから、心臓は心拍数を上げて体中に酸素を供給しようとします。その結果、血圧も上がるというわけです。
こうした非常事態が毎晩繰り返され、それが何年も続くとなれば心臓に蓄積する負担は計り知れません。まさに「寝ている間に病気はつくられる」のです。
重症の睡眠時無呼吸症候群の患者では、生命予後の悪いことが指摘されています。その大きな原因となっているのが、睡眠時の無呼吸でもたらされる血圧サージによる心血管疾患であるともいわれています。
現在、日本人の死亡原因は、1位のがんに次いで多いのが心疾患と脳血管疾患です。両者は「循環器疾患」に分類されるため、これらの背景に睡眠時無呼吸症候群が潜んでいる可能性は十分に考えられます。
肥満、糖尿病、高血圧、脂質異常症は、併発すると循環器疾患を引き起こしやすいので「死の四重奏」といわれています。しかし、最近は睡眠時無呼吸症候群を加えて「死の五重奏」といわれることが多くなりました。
こうした考え方が確立されつつある現在、睡眠時無呼吸症候群は循環器疾患の領域といっても過言ではないほど、循環器系の分野で盛んに診療と研究が行われるようになったのです。

日常的ないびきは、「閉塞性」睡眠時無呼吸症候群かも
私たちは、空気中の酸素を取り込み、不要になった二酸化炭素を吐き出して生きています。これを「呼吸」といい、鼻の入り口から声を出す声帯までの空気の通り道を「上気道」といいます。上気道には入ってくる酸素を温めたり、適度な湿り気を与えたり、ホコリなどを取り除いて酸素を肺へ送るために、もともと狭い部分やデコボコした箇所があります。このようにして外気から体を守っているわけですが、ちょっとした障害が起こるだけでも簡単に気道が狭くなる構造をしているともいえます。
この上気道が睡眠時無呼吸では、なんらかの原因で狭められたり、塞がれたりして呼吸が止まってしまうのです。
ひと言で「睡眠時無呼吸症候群」といっても、大きく分けて二種類のタイプがあります。一つは、呼吸運動は保たれているものの、上気道が閉じてしまい息をしようとしてもできなくなり、呼吸が停止する「閉塞性」の睡眠時無呼吸症候群(OSAS)です。
もう一つは、脳や神経(呼吸中枢)の機能に障害があり、呼吸運動そのものが停止する「中枢性」の睡眠時無呼吸症候群(CSAS)です。簡単にいうと、呼吸をしようとしているにもかかわらず、上気道がなんらかの原因で塞がって息ができないのが「閉塞性」、呼吸をしなさいという脳からの信号自体が一時的に途絶えるのが「中枢性」です。
寝姿勢は人によって異なりますが、睡眠時無呼吸症候群の人は多くの場合で仰向けの姿勢で寝ています。仰向けで寝ているときは、舌根(舌の付け根)や口蓋垂(のどちんこ)、軟口蓋(上顎の後ろの軟らかい部分)などが、重力の影響で下に引っ張られ少し落ち込みます。それでも通常は、しっかり呼吸ができています。しかし、閉塞性の睡眠時無呼吸症候群の場合、空気の通り道である上気道が狭くなり、極端な場合は気道を完全に塞いでしまいます。
これは“いびき”と同じメカニズムで起こります。狭くなった上気道に無理やり空気が通過するようになるため、空気抵抗が大きくなった結果、気道の粘膜などから摩擦音や振動音が発生します。これが“いびき”の正体です。しかも、寝ているときには全身の緊張がゆるんでいるために、より振動しやすく“いびき”をかきやすくなります。
したがって、閉塞性の場合は慢性的に“いびき”を伴うので、いびきは気道が狭くなっていることを知らせる重要なサインとなるわけです。
もちろん健康な人でも仰向けに寝ると上気道は狭くなるので、普段は“いびき”をかかない人でも飲酒をしたり、風邪をひいていたり、疲れが溜まっていたりすると、筋肉の弛緩が大きくなり、いつもより上気道が狭くなっていびきをかくことはあります。
しかし、日常的にいびきをかく人は、閉塞性の睡眠時無呼吸症候群の可能性が高くなります。睡眠時無呼吸症候群の患者の約95%は、この閉塞性に該当します。
これに対して「中枢性」は、脳の呼吸中枢から信号が送られないことによって生じる無呼吸です。「閉塞性」と違って上気道の状態に問題はないので、〝いびき〟はかきません。
心不全をはじめとした心臓の機能低下や脳卒中で認められることが多いため、循環器疾患の結果として現れると考えられています。このタイプは、睡眠時無呼吸症候群の中でも数%程度です。
閉塞性と中枢性の違いは、精密検査によって容易に鑑別できます。中枢性の睡眠時無呼吸に陥るメカニズムはさまざまですが、心臓の機能が低下した人の場合には30~40%の割合で中枢型の無呼吸が見られます。そのような人はすでに循環器疾患を併発しており、通院治療をしていることが多いので、本連載では閉塞性のタイプを「睡眠時無呼吸症候群」として、これから話を進めていきたいと思います。
「睡眠時無呼吸症候群」になりやすい人の特徴
睡眠時無呼吸は、睡眠中に上気道が狭くなったり、塞がったりして呼吸活動が停止することで起こります。上気道を狭くする原因にはどのようなことがあるかというと、主に「肥満」「顎が小さい」「鼻や喉にトラブルが生じている」という三つが挙げられます。これらの人は、いびきが出やすく、また気道が狭くなりやすいので息苦しくなり、日中は口呼吸をしているケースが多く見られます。
したがって、三つの原因のいずれかに当てはまる、もしくは次に紹介する特徴を持っている人は、睡眠時無呼吸症候群になりやすいといえます。
◆肥満の人
睡眠時無呼吸症候群の患者に最も多いのは肥満体型の人です。肥満になると二重アゴなど外見だけではなく、体の内側にある軟口蓋や喉の周囲などにも脂肪がついています。これによって気道が狭くなり、仰向けに寝たときにいびきが激しく、また無呼吸も起こりやすくなります。舌根が肥大すると、気道はいっそう狭くなって塞がれてしまいます。また、体質的に首周りが太くて短い人は、気道の周りに脂肪がつきやすい傾向が見られます。
特に、成人になってから肥満になった人は、睡眠時無呼吸症候群になるリスクが高いと考えられています。ただ、外見的には太って見えない人でも内臓脂肪の多い「隠れ肥満」が存在するなど、体重だけでは一概に肥満とはいえません。
一般的には肥満度の指標として「BMI」(Body Mass Index)が使われています。これは、「体重(Kg)」を「身長(m)の2乗」で割った数値で表されます。
まず自分のBMIを計算してみましょう[図表1]。
WHO(世界保健機関)ではBMI30以上を肥満としていますが、日本ではそれより低いBMI25以上と定義しています。その理由は、欧米でBMI30以上の割合が20~30%なのに対し、日本では2~3%にすぎないからです。
それにもかかわらず、高血圧や糖尿病など肥満に起因する病気になる日本人の割合は、欧米人とそれほど変わりません。つまり、日本人は軽度の肥満であっても、ここから発生するさまざまな病気にかかりやすく、肥満に対する感受性が高いと考えられるのです。
骨格的な構造を見ても日本人は気道が狭いため、ちょっと脂肪がついただけでも気道を塞いでしまう可能性があります。また、肥満の人は標準体重の人に比べて酸素を多く必要とするため、睡眠中も空気をたくさん吸い込もうとして深い呼吸をする傾向にあります。
しかし、気道が狭くなっているので空気抵抗が大きくなり、摩擦音が大きくなって、いびきも豪快になります。そして、肥大した舌根や軟口蓋が下がると気道を塞ぎ、無呼吸になります。
◆下顎が小さい、あるいは後退している人
小顔は美しさの条件のようにいわれ、特に若い女性は顎が小さいことを好む傾向にあります。しかし、下顎が小さければ当然、口の中の面積も狭くなるわけで、そうなると正しい位置に舌が収まりきらずに後方に落ち込みやすく、気道を狭くする原因にもなります。
また、農耕民族だった日本人を含めた東アジア人は、硬い肉を食べていた狩猟民族の欧米人に比べて体質的には顎の発達が少なく、もともと顔の奥行きがありません。顎も小さいうえ、引っ込んでいることで気道を狭くし、塞ぎやすいとされています。実際に、日本では睡眠時無呼吸症候群の患者の約3割に顎が小さい傾向が見られます。
さらに現代人は、昔の人に比べて硬いものを食べなくなり、咀嚼回数が減ってきたといわれます。食べ物をあまり噛まなくなったことで、顎の発達がより少なくなり、特に下顎が小さくなってきています。
顎の小さい人が仰向けに寝ると、どうしても舌根が喉の奥に落ち込みやすいため、気道が狭くなりがちです。さらに、舌の位置が高く、後ろにある場合も気道を狭める要因になります。
◆口蓋垂の長い人
口蓋垂は、発声を助けたり、誤飲を防いだりする役目があるといわれています。けれども、口蓋垂が長くて舌と接してしまう人は、気道を確保しにくくなります。特に、飲酒や疲労によって口蓋垂が軟口蓋や舌根とともに腫れてくると、気道を塞いでいびきの原因になります。そのため、口蓋垂が大きい人は、いびきをかきやすいのです。
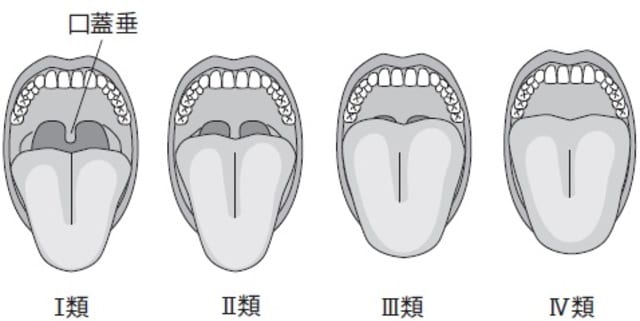
口蓋垂が長いかどうかの判断は、その見え方で4つに分類されています。Ⅰ類は口蓋垂が見える、Ⅱ類は口蓋垂の先端が見えない、Ⅲ類は口蓋垂の基部がかろうじて見える、Ⅳ類は口蓋垂がまったく見えない、となっています。これによりⅢ類およびⅣ類の場合は、睡眠時無呼吸症候群である確率が2倍以上になるといわれています[図表2]。
◆扁桃腺が肥大している人
扁桃は鼻の奥(咽頭扁桃:アデノイド)、舌の付け根(舌根扁桃)などにもありますが、風邪をひいたときに「扁桃腺が腫れる」というように、一般的に知られているのは口蓋垂の両側にある「口蓋扁桃」です。これらの扁桃には、呼吸によって体外から侵入してくる細菌やウイルスを撃退するためにリンパ球が集まっています。つまり、免疫器官ということです。
そのため、炎症によって肥大しやすい部分ではありますが、日常的に肥大している人は、気道が塞がれやすくなります。特に子どもの場合は、免疫組織も発達段階にあるので、多くの異物に免疫反応を起こして腫れやすくなります。よって扁桃肥大は小児期に多く見られ、アデノイドの肥大とともに小児の睡眠時無呼吸症候群の大きな原因にもなっています。
◆鼻筋の曲がっている人(鼻中隔湾曲<わんきょく>症)
空気の取り入れ口である鼻の空間は左右に分かれていますが、この隔てている部分を鼻中隔といいます。ここが真っ直ぐに通っていれば、空気も通りやすくなります。しかし、鼻中隔が曲がっている人は、鼻づまりや頭痛などの症状が生じる「鼻中隔湾曲症」を引き起こしやすくなります。
多少の湾曲は多くの人に見られる生理的な変化といえますが、鼻中隔湾曲症の場合は慢性的な鼻づまりや息苦しさを自覚しているケースが多く見られます。特に、風邪をひいて鼻水が出るようになると症状が顕著になる傾向があり、慢性的な鼻の閉塞が睡眠時無呼吸症候群の原因になります。
◆その他
加齢に伴って上気道を支える筋肉の緊張も緩んでくるため、50歳以上になるといびきをかく人が増え、睡眠時無呼吸症候群も増加することが分かっています。女性の場合は、更年期を過ぎるとホルモンバランスが崩れ、睡眠時無呼吸症候群を起こしやすいことも知られています。
このほか、病気によっては気道が狭くなることもあります。例えば、成長ホルモンが過剰に分泌される「末端肥大症」では、舌が肥大したり、上気道の内部が肥厚したりして、いびきや無呼吸を起こしやすくなります。
また、甲状腺ホルモンの分泌が低下する「甲状腺機能低下症」の人では、上気道にむくみが生じ、物理的に上気道が狭くなる傾向があります。
末松 義弘
筑波記念病院 副院長・心臓血管外科部長・睡眠呼吸センター長