在宅医療の課題…診療内容のばらつき
在宅医療の課題のひとつは、診療内容の問題です。
そもそも在宅医療は、診療所・クリニックによって受け入れ可能な患者も異なっています。
例えば外来の合間に在宅医療を行っているクリニックであれば、高血圧や心疾患、糖尿病、慢性呼吸器疾患といった生活習慣病をもつ患者が多いと思います。外来を受診していた人が、通院が難しくなってきたところで在宅へ移行することが多いからです。
在宅患者には認知症の人も多くなっていますが、認知症の治療・ケアを得意とするクリニックもあれば、認知症が高度に進んだ人は対応ができない施設もあります。在宅医療を専門に行っているクリニックでも、がんの終末期の患者ばかりを診療している施設もありますし、先天性疾患や難病をもつ小児の在宅医療を専門としているところもあります。
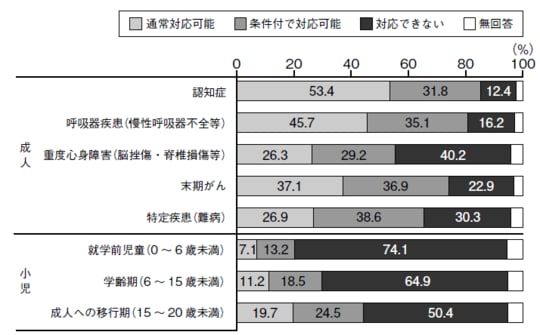
「診療所の在宅医療機能調査」では、患者の状態別に見た在宅医療の対応状況についても調べています[図表1参照]。
認知症の患者の診療について「通常対応可能」としている施設は増えていますが、それでも53・4%と半数強です。呼吸器疾患(慢性呼吸器不全等)を対応する施設も45・7%と比較的多いです。
一方、末期がん患者に通常対応している施設は37・1%と、3分の1程度です。重度心身障害(脳挫傷、脊椎損傷等)や特定疾患(難病)、小児の在宅医療は20%台以下という結果で、対応できるのは限られた施設になります。
ちなみに私のクリニックでは高血圧や糖尿病といった生活習慣病のほか、脳梗塞の後遺症、関節リウマチや関節疾患、認知症をはじめとした精神疾患、小児と幅広い患者の在宅医療を支援しています。がん終末期の重度の患者も要望があれば対応しますが、患者数の割合としてはそれほど多くはありません。
このような、クリニックごとの診療内容の違いや得意・不得意は、一般の人はもちろん看護・介護の専門職にもなかなか見えにくいところです。