高LDLを放置してはいけない
例年の健康診断で高LDLを指摘されても、放置されている方が意外と多い印象があります。その中から、ある程度のリスクをかかえていると判断した人に対して頚動脈エコー検査を行うと、動脈硬化病変の進展を認めることを私はしばしば経験しています。
健診センターによっては漫然と食事に注意しなさいとか、運動をしましょうとコメントするだけにとどめているところがあります。ご自身の貴重なデータですので、糖尿病、高血圧などと同様に放置しないことを勧めます。
動脈硬化のリスクがあるにも拘らず高LDLを放置している方に、私が行っていることを紹介します。
LDL治療に関して、私は食事や運動の大切さはもちろん認めています。しかしそれだけでいいかについては、しっかりと検証すべきとの考えでいます。そのため、患者さんにはまず2〜3ヵ月間、食事と運動について自分の納得いく方法で頑張っていただき、その後、採血して投薬を加えるか否かを決めています。その際に患者さんにはずっと将来的に続けられる自信のある方法であることを確認するようにしています。
高LDL値となる要因は「体質の影響」が大きい
私は、卵や肉などタンパク質を多く含む食品や油っぽくしつこい食品を食べている方でもLDL値が高くない人がいる一方で、野菜中心の少食の方でもLDL値が高い人もよく経験します。
有識者の論文によると、食後由来のコレステロールは20%、肝臓で作られるコレステロールは80%とされています。そして食事中のコレステロールが増えると、肝臓でのコレステロール生成が抑制されるとも報告されています。
このように、食事により高コレステロールをきたすということは否定しませんが、やはり体質によるところは大きいと思います。肝臓で作られるコレステロールを抑制する作用があるスタチン系薬剤が効くのも納得です。
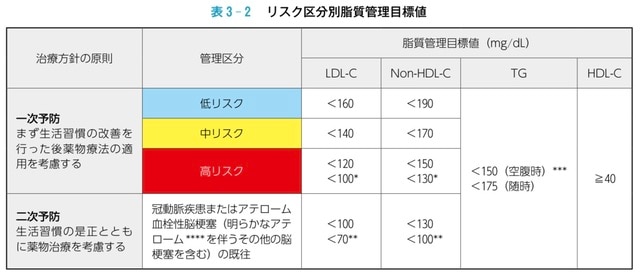
「動脈硬化リスクのある人」の特徴
【図表】はこれからのガイドラインです。
私は、個人的には以下の人々を、それぞれ程度の差はあるにしても「動脈硬化リスクのある人」と位置付けています。
ⅰ)50歳以上
ⅱ)喫煙者又は喫煙歴のある人
iii)境界型糖尿病、糖尿病のある人
iv)高血圧のある人
iv)動脈硬化の家系のある人
v)狭心症や心筋梗塞の既往のある人
vi)慢性腎臓病のある人
そして、上記の動脈硬化リスクのある人に
A)血管年齢
B)頚動脈エコー検査
を行い、その結果をリスク因子の数と総合的に考え合わせてLDLのコントロールの程度を決めるようにしています。かなり動脈硬化のリスクが高いと判断した場合には、すぐ総合病院へ行き、心臓が中心の精密検査を依頼するようにしています。
もっともハイリスクな患者さんに関しては、脂質異常や糖尿病を専門にされる先生たちから発信される貴重な情報から多くを学ばせていただいておりますが、個人的には臨床現場で心筋梗塞を実際に治療されている循環器の先生の意見に比重を置いています。
「動脈硬化リスクが高い人」のLDL値は低いほどよい
個人的には今のLDL値については、症状、画像所見、そのほかの年齢などの因子から、ハイリスクと判断する場合にはthe lower the betterと考えています。その根拠としては、下記の通りです。
ⅰ)ある有名大学の循環器の教授の講演会の後での立ち話では、心筋梗塞で入院している方の2/3はLDL高値、残り1/3の方は現基準で正常範囲内とのデータが得られました。
ⅱ)たった2〜3人しか私は経験していませんが、70歳を超えている方々でコレステロールの薬を服用することなくLDL60以下と、もとより極端に低い方を診察しています。少なくともまったくお元気で、頚動脈エコー検査の結果も上々です。
ⅲ)日本も提唱し始めていますが、海外ではとっくに、一度心筋梗塞を起こされた方の二次予防として、LDLを70以下へとさらに下げられるだけ再発率が抑えられるというデータがあります。それなら一次予防としても低いほうがいいに決まっていると思っています。ただし薬の濫用はもちろん慎むべきですので、血液や画像データも参考にしながら数値目標を立てるようにしています。
ⅳ)脂質異常に関する第一人者の教授からLDL100という数値は理想的に近いコントロール値と現在されている値ですが、その人々の数割の方においてsdLDL(超悪玉コレステロール)が高いと判断されたという講演を拝聴しました。その講演に感銘し早くsdLDLが測れることを期待しつつ、その一方では今やれることとして、もっともリスクの高い人はLDL100ではなく、LDL70以下を目標にしておくといいとも考えた次第です。
高LDL血症に関しては、スタチン系など治療薬効果は絶大だと思います。しかし投薬にあたっては、横紋筋融解症(おうもんきんゆうかいしょう。筋肉が壊れてしまう病気)という副作用の存在を念頭に置き、少なくとも投与後3ヵ月は頻回に採血による効果判定と副作用チェックは欠かさないことが大切です。症例としてはあまり多くありませんが、1年過ぎてから副作用が出現した例もあります。常に患者さんと共に効果と副作用について情報交換する姿勢が大事です。
きちんと服薬できている方は、少なくともLDLに関しては問題ありません。しっかり肉や魚を摂り、油っぽいものも食べられる範囲で食べて大丈夫です。サルコペニー予防のために筋肉をつける必要があります。もちろん食事以外にも運動が大切です。どんな運動でも習慣づけておくことが大事なのは言うまでもありません。
ハイリスクに関しての厳しい数値目標を述べてきましたが、誤解がないように確認しておくと、リスクの程度に沿った管理をすることは当然のことです。何がなんでも下げてしまうということではありません。しかしリスクがさほど多くない人に対するスタチン低容量の治療において、極端にLDLが低下するケースが時折ありますが、そのときはそのまま継続治療します。LDLを無理に下げるとよくないという論調の方もいますが、上述の色んなケースを総合的に考えて私はなんら問題ないという立場を取っています。
専門家が問題視する「真の元凶」
以降はやや細かくなりますので、興味ある方のみ読まれてください。
総コレステロール(TC)や善玉コレステロール(HDL)そして中性脂肪(TG)はかなり以前から測定されていたようです。しかし肝心なLDLがうまく測れない時代がありました。その頃にフリードバルド氏がLDL=TC−HDL−TG/5という関係式を提唱し、世界中で受けいれられるようになった歴史的背景があります。この式は空腹採血の条件ですが、食後ではnon-HDL=TC−HDLで代用します。この数年前より日本では試薬を開発して、この式を使わなくても直接LDLを測定することに成功しました。
LDLは悪玉コレステロールと呼ばれていますが、専門家の間では、LDLの中に含まれるsdLDL(超悪玉コレステロール)の存在こそ真の元凶として問題視されています。測定法が微妙で、特定の研究機関でしか測定できていませんでしたが、保険収載はcoming soonのはずです。
團 茂樹(だん しげき)
宇部内科小児科医院 院長
総合内科専門医
日本大学医学部附属病院で血液のガン治療に従事した後、自治医科大学へ国内留学、基礎研究分野の経験を経て大学病院や地方病院に勤務。その後、遺伝子研究の本場・カナダオンタリオ州立ガンセンターで遺伝子生物学に関する基礎研究に従事。帰国後、那須中央病院の内科部長を経て、宇部内科小児科医院副院長に就任。その後3年間、千代田漢方クリニック院長を兼任。
以来16年余り漢方治療を導入。2010年から現職。2015年に総合内科専門医を取得。総合臨床医として様々な症例に携わるとともに、臨床で培った経験や医療情報の中から選りすぐったアドバイスを行うダイエット法には定評がある。
著書に『糖尿病は炭水化物コントロールでよくなる』(2022年6月刊行、合同フォレスト)がある。