脂肪肝を放置するとこうなる
脂肪肝から脂肪性肝炎を発症して進行することで肝細胞の線維化が生じ、長い年月をかけて肝臓がだんだん硬くなっていきます。さらにその状態を放置してしまうと10年後には約5~25%が肝硬変になり、肝硬変にまで進行するとなかには肝がんの発生がみられることがわかってきました。
肝臓が硬くなるほど、命に関わる状態になることは、紛れもない事実です。
体内で起きているさまざまな慢性炎症(脂肪性肝炎も慢性炎症の一種)が、がんの原因になり得ます。慢性炎症がくすぶっている組織では活性酸素が多く発生します。
活性酸素は増え過ぎると健康な細胞まで傷つけ、ダメージを受けた細胞ではがん細胞が出現しやすくなるのです。また肝臓の細胞は、通常ほとんど細胞分裂をしません。しかし肝炎により細胞が攻撃されて壊死が起こると、減った細胞を補うために細胞分裂が繰り返されます。
細胞分裂では細胞の設計図であるDNAを毎日数千億回コピーしています。この際にコピーミスを起こし、遺伝子の突然変異となることがあります。特定の遺伝子に突然変異が起こると、細胞が死ぬことがなくなり止めどなく細胞分裂を繰り返します。これががん細胞です。細胞分裂が繰り返されるということはがんの発生のリスクが生じやすくなるということなのです。
■肝がんは自覚症状が乏しく、5年生存率が低い
医学の進歩により、国内のがん生存率は全体として少しずつ伸びてきてはいます。しかし、がんが依然として日本人の死因の第1位であり、怖い病気であることに変わりはありません。
部位別で見ると、肝がんは、胆のうがん、胆管がんなどと同様に5年生存率が低いがんです。これには肝臓病全体の特徴ともいえる“症状のなさ”が要因の一つとなっています。肝臓には炎症や肝硬変があっても、初期の頃に目立った自覚症状がほとんどありません。
一般的に肝がんというと「肝細胞がん」のことを指します。肝細胞がんは、肝臓の細胞ががん化して悪性腫瘍になったものです。一方で肝臓の中を通る胆管ががん化したものは「肝内胆管がん(胆管細胞がん)」と呼ばれ区別されます。
そもそも肝臓に発生する悪性腫瘍は、原発性肝がん(肝臓から発生したがん)と転移性肝がん(他臓器のがんが肝臓に転移したがん)に大別されます。原発性肝がんはさらに、肝細胞がんと肝内胆管がん、ほかに肝芽腫(患者は小児がほとんど)に分けられます。内訳は、肝細胞がんが約95%とほとんどを占めており、肝内胆管がんは、5%弱程度とまれながんです。
脂肪肝から進行した肝がんは肝細胞がんですので、以降は主に肝細胞がんのことになります。
慢性肝炎から始まる肝臓の繊維化
肝臓の線維化は、なんらかの理由で肝臓が損傷を受けたときに、傷ついた細胞を修復して新しい細胞に置き換える過程で生じてきます。
一度の損傷くらいなら線維化は起きません。しかし慢性炎症のように長い期間炎症が持続し、細胞の破壊と再生が繰り返されると、自己修復がうまく機能しなくなり、次第に線維化した部分が増えていきます。線維質が蓄積し肝臓の中に壁ができていくイメージです。最終的には壁に囲まれた結節(しこり)がいくつもできてしまいます。これを肝線維化と呼び、肝線維化が進むと肝硬変になります。
肝硬変とは文字どおり、肝臓が硬く変化した状態です。健康な肝臓は、生の牛レバーのように鮮やかな褐色をしていて表面は滑らかです。ところが肝硬変になった肝臓では、表面に大小の結節が見られるようになります。最終的に肝臓全体がゴツゴツと硬くなっていき、大きさも小さくなっていきます。
硬くなった肝臓には、血液がスムーズに流れずにとどまってしまいます。血管内の浸透圧を維持し血管内の物質の運搬や保持をするアルブミンという重要なたんぱく質を作る能力が低下して、全身が低栄養状態に陥ります。またアルブミン量が低下すると血管の外に水分が漏れ出し、全身のむくみや胸水などの症状を引き起こします。そして血流が届かなくなれば、肝細胞自体にも影響が及びます。肝細胞が死滅し、肝線維化がさらに進行していくことになります。
■自覚症状がなくても「実は肝硬変だった…」は十分あり得る
肝硬変は、程度によって「代償性」と「非代償性」に分けられます。代償性とは肝硬変になっても正常な肝細胞や再生した肝細胞がまだ十分にあり、肝臓の機能がなんとか保たれている状態です。症状はあったとしても軽い全身倦怠感や食欲不振などの症状程度で、重篤な肝不全の症状は現れません。
非代償性肝硬変は、機能を果たせないレベルにまで悪化してしまった状態のことを指します。このレベルに至ると、むくみや腹水、黄疸、脾腫(脾臓が腫れて大きくなった状態)、高アンモニア血症(体内で生成されたアンモニアをうまく分解することができず、血液中にアンモニアが蓄積されてしまう病気)、意識障害を伴う肝性脳症、肝不全などさまざまな症状が現れ、連鎖的に全身状態が悪くなっていきます。
肝硬変から起こりうる病気は「肝がん」だけではない
肝硬変になると起こりやすい3大合併症は、肝不全、静脈瘤(食道、胃の静脈に起こる異常な拡張のこと。破裂して吐血や下血などの症状を引き起こす)の破裂、肝がんです。
【肝不全】
肝臓の機能が失われた状態です。肝臓の機能維持が困難となり意識障害、黄疸、腹水や消化管出血などが発生します。そして、多臓器不全から死に至る重篤な病態です。
【静脈瘤】
肝硬変の人が吐血して亡くなったという話を、昔はよく聞いていました。腸から肝臓に向かう門脈という静脈の血圧が上昇する「門脈圧亢進症」が起こり、食道や胃の周りに静脈瘤という逃げ道が生じてきます。
静脈瘤は破裂しやすいために食道や胃の静脈が裂けると、吐血や下血など大出血をきたします。出血の程度によっては、死に至ることもあります。
ただし今は肝不全や静脈瘤出血について予防的な治療が行われるようになり、死亡はずいぶん減ってきています。
【肝がん】
肝がんの多くが、慢性肝炎・肝硬変を背景に発症します。特に多いのがC型肝炎でその対策が重要視されてきましたが、新しい治療薬の開発により肝炎ウイルスによる肝がんは減少傾向にあります。それに代わって肝がんの原因疾患として注目されてきたのが、脂肪性肝炎のNASHです(図表1)。
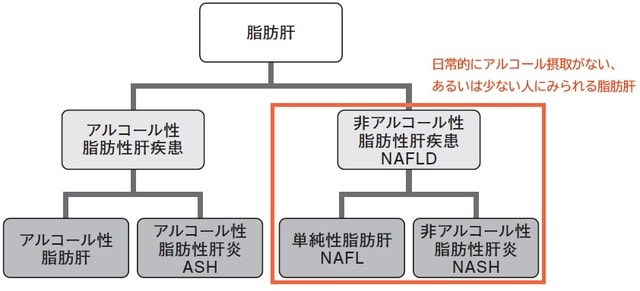
NASH:進行性。肝細胞の傷害や炎症を伴っており、肝硬変や肝がんを発症するリスクがある
脂肪肝の予後についてのデータもあります。単純性脂肪肝(NAFL)とNASHの両方を含むNAFLDでは、診断から7~21年の間に5~8%の人が肝硬変を発症すると推定されています。一方でNASHだけで見ると、診断から3~10年の間に30~50%の人で肝臓の線維化が進むことがわかっています。これらからもNASHは、NAFLよりも線維化の進展が速く、肝硬変に進みやすいことがわかります。
肝硬変が進んでいくと、肝機能障害や門脈圧亢進症状が出現します(図表2)。

川本 徹
みなと芝クリニック 院長
【関連記事】
■税務調査官「出身はどちらですか?」の真意…税務調査で“やり手の調査官”が聞いてくる「3つの質問」【税理士が解説】
■親が「総額3,000万円」を子・孫の口座にこっそり貯金…家族も知らないのに「税務署」には“バレる”ワケ【税理士が解説】
■「銀行員の助言どおり、祖母から年100万円ずつ生前贈与を受けました」→税務調査官「これは贈与になりません」…否認されないための4つのポイント【税理士が解説】


























