医師の総数自体は増えているが…「医師不足」の現実
勤務医の労働環境を過酷にしている原因の一つに、医師の偏在が挙げられます。医師の総数自体は増えており、医療施設で働く医師の数は1996年には23万297人でしたが、2016年には30万4759人へと32.3%も増加しています(厚生労働省「医師・歯科医師・薬剤師調査の概況(2016年)」より)。
にもかかわらず医師不足と感じるのは、特定の診療科や地域に医師が偏在しているためです。すなわち、ある診療科や地域には医師がたくさんいるのに、別のある診療科や地域には医師がまったく足りていないという現象が起きているのです。

例えば、内科医は1996年に7万2746人いましたが、2016年には6万855人と16.3%も減少しています。同じく外科医は、2万4919人から1万4423人へと42.1%も減っています。
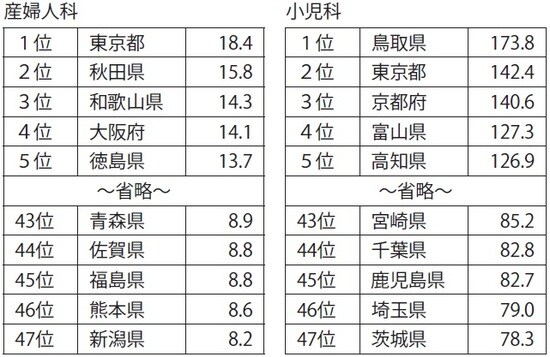
かつては診療科の中でも花形といわれた外科ですら、激務を敬遠する医師の増加によって、近年急激に減少しつつあるのです。また、産婦人科や小児科の医師数は地域によって偏りが大きく、厚生労働省が発表したデータによると、最も充実度の高い県と低い県の差は2倍以上であることが分かっています(図表)。
こういった医師の偏在をもたらした原因の一つに医局の衰退があります。一昔前までは、大学を卒業した医師の大半は医局に入り、医局の指示によって勤務先を決められました。大学病院における権力構造の基盤として批判を浴びることの多かった医局制度ですが、人事を握ることで医師の偏在を防ぐ役割を果たしていたのです。
ところが、2004年に新たな臨床研修制度が導入されて以来、医師は研修先を自由に選べるようになりました。
その結果、昨今は医局に加入する医師が極端に減少し、症例数をたくさん手がけられる大病院などに人気が集中するようになったのです。特にキャリアアップを目指す医師は、都市部に集う高度急性期もしくは急性期病棟を主とする病院に勤務すると、重篤な患者を診療する機会が多く技術を磨きやすいため、このような病院を優先的に選ぶ傾向があります。
社会の流れに「逆行」する勤務医の労働環境
良い仕事をするためには、プライベートの充実も重要です。近年は仕事とプライベートの両方を充実させる「ワークライフバランス」を意識する職場が増えています。
しかし勤務医の労働環境は、そんな社会の流れに逆行するものです。長時間労働の常態化により、医師は疲弊しきっているため、趣味を楽しんだり、家族のために何かをしたりする時間の余裕はほとんどありません。「仕事以外の外出はほとんどしない」「帰宅が遅いため子供の寝顔しか見られていない」といった状況の中、多くの医師は今もなお働き続けているのです。
「医師でありながら、看病や介護を必要とする家族すら支えられない」という声も耳にします。家族のために自分が持つ知識や技術を役立てたいと願うのは当然ですが、仕事に追われ、老親の疾患や障害にゆっくり対応できないと悩む医師も少なくありません。
ワークライフバランスの面で、女性医師は特に大変です。医師は男性の割合が多い職種であり、2017年の推計によると男女比は4対1程度。ただし年齢層別に見ると、若い世代ほど女性医師の比率は高く、出産や育児の負担が大きい20代では2対1程度にまでその差が縮まります(WHO、厚生労働省の統計データより)。
医師として求められる仕事内容に、男女差はほとんどありません。育児中の当直免除など、特別な事情に配慮した対応を行う病院が一部にはありますが、大半の病院では家庭の事情にかかわらず、同等の仕事量や責任を課されます。
その一方で、家庭内で担う男女の役割の差はまだまだ存在します。日本の社会では依然として女性が家事を担う割合が大きく、また、それを期待されているのは事実です。特に出産はもちろん、育児においても女性が対応を求められるケースは多く、厳しい仕事との両立は容易ではありません。
こういった状況を受け、ワークライフバランスを維持できず、事実上「仕事か家庭か」の二者択一に追い込まれてしまうケースは数多く見られます。
佐藤 雅司
医療法人南労会紀和病院
理事長