睡眠時の無呼吸で引き起こされる、命に関わる合併症
睡眠時の無呼吸によって、糖尿病や脂質異常症など、さまざまな合併症が引き起こされます(関連記事:『睡眠時無呼吸症候群が「糖尿病」を引き起こす驚きのメカニズム』)。さらに、発症するとすぐに命の危険にさらされるような合併症もあります。それが「急性大動脈解離」「大動脈瘤」。そのメカニズムの話をする前に、まずは血管について説明しましょう。
人間の血管は、動脈、静脈、毛細血管からなっています。毛細血管は1層の薄い膜ですが、動脈と静脈は内側から内膜・中膜・外膜の3層構造になっています。特に動脈は、血液を心臓から押し出すのに高い圧力がかかるため、血管壁は厚く、層と層の間は平滑筋と弾性板という筋肉で覆われているので弾力性があります。
しかし、古くなったゴムホースが硬くなるように、血管も老化すると血管壁が硬くなり、脆くなっていきます。これが動脈硬化ですが、進行すると血管が裂けたり、詰まったりしてしまいます。
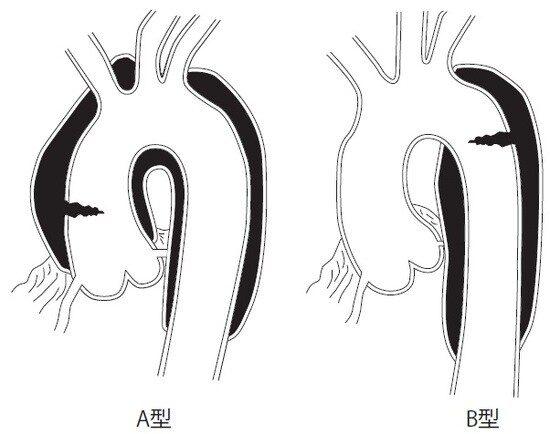
心臓から全身に血液を送る最も太い動脈を「大動脈」といい、この内膜に亀裂が入って血液が入り込むことで中膜が縦に裂ける(解離)のが「大動脈解離」です。
大動脈解離は、大動脈が裂ける場所によって2つに分類されています。上行大動脈(心臓を出てすぐの大動脈)から裂けるタイプが「スタンフォードA型」、上行大動脈は裂けずに背中の下行大動脈から裂けるタイプが「スタンフォードB型」です。B型よりA型のほうが深刻で、上行大動脈に解離が及ぶと1時間に1%ずつ死亡率が上昇するといわれています。
つまり、48時間以内におよそ半分の患者が亡くなることになります。
また、大動脈解離は冬場に起こることが多く、時間帯では日中、特に6~12時がピークと報告されています。
日本で行われたある調査では、急性大動脈解離で死亡した患者の61%は病院へ到着する前に死亡していました。また、87%は上行大動脈からの出血によって心臓の動きが妨げられた(心タンポナーデ)ために亡くなっています。

睡眠時無呼吸症候群によって大動脈解離が引き起こされるのは、一つには胸腔内が陰圧になること、もう一つには交感神経が興奮することで発生する血圧サージが挙げられます。
この二つに伴い、大動脈の血管壁にかかる血圧の急激な上昇、低酸素状態によって生じる炎症や酸化ストレスから、大動脈が脆弱化したことが影響していると思われます。
実際に、急性大動脈解離を発症する時間帯は、睡眠時無呼吸が引き起こす「高血圧クライシス」によって早朝に起こりやすいからです。高血圧クライシスとは、血圧サージによって瞬間的に血管が破裂するような異常高血圧になることで、私が命名しました。
また、睡眠時無呼吸による交感神経の活性化は、翌日の日中にも持ち越すことが知られています。交感神経が興奮して早朝高血圧になっているような状況で、さらにヒートショックやストレスなどが加われば、日中に大動脈解離が発症するピークであることも説明できると考えています。
ちなみに、ヒートショックとは、家の中の急激な温度差によって血圧が大きく変動するなど、体がダメージを受けることをいいます。例えば、冬場の入浴では暖かい部屋から寒い風呂場へ移動するため、熱を奪われまいとして血管が縮んで血圧が上がります。
お湯に浸かると、今度は血管が広がって急に血圧が下がり、短時間で血圧が何回も変動することになります。寒いトイレでも似たようなことが起こります。
これに対して「大動脈瘤」は、大動脈の血管壁が弱くなり、血圧に負けてコブのように膨らんでくる状態をいいます。風船と同じで、大動脈瘤は膨らめば膨らむほど破裂しやすくなり、破裂すると突然、大出血を引き起こします。
急性大動脈解離とほぼ同じメカニズムで起こりますが、両者の違いは「大動脈が裂ける」か、「膨らんで破裂する」かです。ただ、大動脈解離を起こした直後の時期(急性期)は、救急疾患として取り扱われますが、急性期を脱して安定した状態(慢性期)になると、解離した大動脈が脆弱になっているために大動脈瘤に拡大していくことも珍しくありません。
睡眠時無呼吸症候群と大動脈解離合併率は極めて高い
睡眠時無呼吸症候群の合併率は96.9%世界での大動脈解離の年間発症率は10万人あたり3人前後で、発症年齢のピークは70代ですが、40代や50代で発症するケースも珍しくありません。
中年期には男性が女性の2~3倍ですが、高齢になるほど男女差はなくなります。
2003年に発表された大動脈解離の患者における睡眠時無呼吸症候群の合併率は、37%となっていました。ところが、2016年から現在まで、私が治療した急性大動脈解離の患者全例(104名)を対象に睡眠時無呼吸症候群の有病率を調べたところ、なんと96.9%も合併していたのです。
特に若い人の急性大動脈解離では、睡眠時無呼吸症候群の重症例が多く認められました。この差は、一つには診断基準の違いによるもの、もう一つには診断装置の精度、または測定のタイミングによるもの、ほかには人種間の違いもあるかもしれません。
大動脈からは脳や心臓、そして全身の臓器へ向かう動脈が分岐しています。そのため、解離が生じることによって分岐した先の血流が途絶えてしまうと、血液循環は破綻してしまい、脳梗塞や心筋梗塞、消化管虚血といった極めて危険な状態となります。
ほとんどの場合でなんの前触れもなく突然、胸や背中の激痛とともに起こり、突然死の原因になる可能性があるのです。
大動脈解離の発生については、いまだに不明な点が多いのですが、危険因子と考えられているのは高血圧です。急性大動脈解離を起こした人の70~90%に、高血圧の持病があるといわれています。
このほか、血管の病気、妊娠、外傷(交通事故で胸を強打した場合など)、先天的な大動脈弁と大動脈壁の異常なども危険因子と考えられています。
しかし、これらの上流にある大きな危険因子として睡眠時無呼吸症候群があると、私は確信しています。なぜなら、高血圧が睡眠時無呼吸症候群の合併症でもあるからです。スタンフォードA型の大動脈解離が起こると緊急手術になります。
血管は、亀裂が入ると全体が縦に裂けてくるのですが、手術では最も裂けやすい心臓から出た直後の血管などを、部分的に人工血管と取り替えます。
全部の血管を交換するには、体への侵襲が大きすぎて困難だからです。そして、術後は血圧をコントロールしたり、再発予防のために生活習慣を改善するなどして、残っている部分を観察します。
しかし、なんの治療も努力もせずに放置していると、20~30%が一年後には5ミリ、10ミリと拡大していき、6センチを超えると再手術になってしまいます。解離を起こして弱くなった血管に、毎晩のように血圧サージがかかると解離がさらに拡大していくのは当たり前のことです。
それが、睡眠時無呼吸症候群の治療を行うと解離の拡大がなくなるのです。このことを、私は患者の治療を通して実感しています。現在、それに対する研究を行っているところです。
末松 義弘
筑波記念病院 副院長・心臓血管外科部長・睡眠呼吸センター長