経営的な事情から、患者を薬漬けにする病院
病院側は、経営的な事情から患者を検査漬け、薬漬けにしてしまう傾向があります。
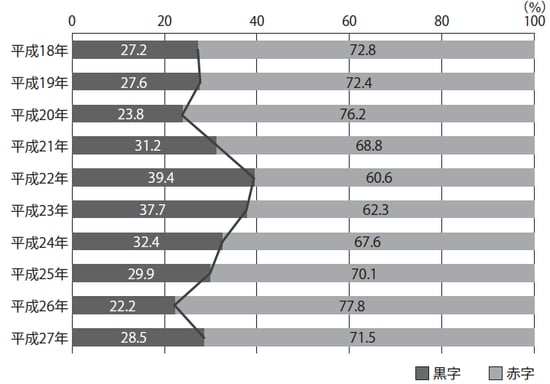
一般社団法人全国公私病院連盟が公表している「平成27年病院運営実態分析調査の概要」によれば、調査に回答した643病院のうち、黒字だったのは28.5%。71.5%の病院が赤字だったのです。
[図表1]黒字・赤字病院の数の割合
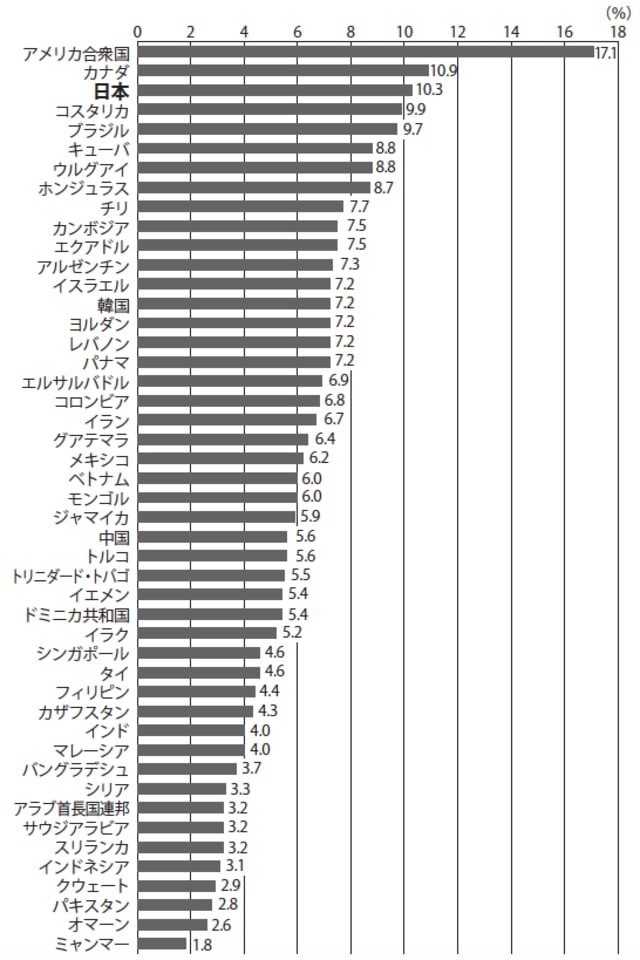
病院が赤字に陥いる理由の一つは、病院の供給過多です。総務省統計局の世界の統計2016によると、日本の病床数は人口1000人当たり13.7です。その多さは突出しています。
そのためどの病院でも集患に苦労しています。日本では医療機関に対する広告規制が厳しく、病院の差別化がしにくいのが現状です。そこで各病院は、手っ取り早く集患する手段として、最新鋭の機器を導入します。
さらにそうした高額な機器の返済のため、稼働率を上げることに躍起となり、無駄な検査を勧め、病名をつけて薬を出すという、検査漬け、薬漬けの状態を生み出すのです。
また、患者の側にも問題はあります。日本では国民皆保険制度があり、誰もがいつでも、どの病院でも治療を受けることができます。そうして気軽に受けた検査から、見つけなくてもよい病気まで見つけ、治療や投薬を受けるのです。こうした気安さが、無駄な医療費を増やしてしているともいえるのです
日本の医療費支出は世界でも上位に位置しているため、今後も社会保障費の削減は避けられません。現に、安倍政権が2013年から2016年度の3年半の間に削減した社会保障費は、1兆3200億円に上ります。
その内容は介護報酬の大幅削減や、生活保障費の切り下げ。さらにそれとは別に、年金支給額の切り下げ、医療費、介護保険の自己負担の増額により1兆9200億円削減しました。そのため、今後は年金が削られ、医療費は高騰を続けるでしょう。
[図表2]医療費支出対GDP比率
「この治療は本当に必要か?」とまず考える習慣を
高齢者を巡る環境は、今、急激に悪化しつつあります。こうしたなか、患者の側が以前と同じような気持ちで医療に向き合っていると、思わぬ形で足をすくわれ、下流老人へと転落してしまうのです。
一般に、日本人は医師に対して強い信頼感を寄せています。私が診察するときも、「私には何も分からないので、先生にすべてお任せします」「先生にお願いしておけば間違いはないでしょう」などと声をかけていただくことが何度もあります。もちろん、私個人としてはとてもありがたいことで、「医者冥利」に尽きます。
ただし、今後は患者の側が、医師や医療機関に対してもっと主体的な関わり方をする方がいいと、私は考えています。たとえ医師が示した治療方針であっても、妄信するのではなく「この検査・薬は本当に必要だろうか?」と考える習慣をつけるべきなのです。
日本では国民皆保険制度が敷かれているため、「病気になっても何とかなる」と考えている人が多いと思います。しかし、必ずしも安心していられないことは、ここまで紹介したAさん、Bさん、Cさんの事例をみてもおわかりだと思います。
多くの高齢者にとって、自由になるお金は月に20万~30万円程度です。そこから税金や水道光熱費、住居費、食費などを支出すると、残るお金は案外少ないのです。また、思わぬトラブルで出費を強いられるケースもよくあります。
こうしたなか、医療費の負担が大きくなれば、生活が行き詰まり、下流老人へと転落する可能性は十分にあるのです。
医療に関する知識を学び、これからの生き方を考える
自分の暮らしを守るためには、いらない検査や投薬を避け、必要なものだけに絞ることが大切です。では、そのためにはどうしたらいいのでしょうか?
いちばん確実なのは、医療に関する知識を学ぶことです。ただ、これは現実的には不可能です。医療関係者は、長い期間をかけて知識と経験を積み重ね、医療のプロフェッショナルに育ちます。それと同じことを一般の方が実行するのは無理でしょう。
しかし、60歳を過ぎたら、ここで説明したような社会の動きを知り、病院の事情や検査や薬のメリット・デメリットは知っておいてほしいと思います。そして、今後、大きな病気にかかったとき、どんな治療を受けたいか、介護が必要になったら、食事が食べられなくなったら、そして最期のときを、どこでどのように迎えたいのかなど、医療との付き合い方を一度考えてほしいのです。
これまで、検査や薬についてのみ説明してきましたが、高齢になれば糖尿病や腎臓病、心臓疾患、がんなど大きな病気にかかる人も増えます。検査で病気を見つけ、手術をするために入院し、薬漬けで半ば寝たきりの状態になってまでも長生きしたいのか、という問題もあります。
私は在宅訪問医として、多くの高齢者の方々の診察をしてきました。なかには検査など受けず、70歳を過ぎるまで、酒やタバコも好きなように嗜み、好きなように生きて、ある日突然倒れて、末期がんだと判明した人もいます。そのとき病院では手術や抗がん剤治療を勧められましたが、もう十分に生きたからと、自宅での診療を望み、私の患者になった方もいます。
私が在宅訪問医として担当してからは、なるべく苦痛を和らげる治療のみを実施し、患者がこれまでの生活を送れるようにサポートします。そうした方たちは数年で死を迎えますが、みなさん最期の瞬間まで家族と楽しく、家で過ごしています。そういう生き方と、10年長生きしたとしても、そのほとんどを病院でつらい治療を受けながら過ごすのでは、どちらが幸せでしょうか。
また私は患者の看取りにも立ち会っています。誰でも最期の時はなるべく苦しまずに、家族に見守られながら迎えたいと思っています。在宅訪問で担当する患者のなかで看取りを希望する人は、最後まで安らかに穏やかに自宅で過ごしていただいています。
しかし、多くの人は病院で、さまざまな延命処置を施され、何本ものチューブにつながれ、言葉も発せず死を迎えているのが現状です。
特に高齢になればなるほど、医療との付き合い方が重要です。そこで、医師や治療方針に疑問を感じたら、セカンドオピニオンの利用を考えるのもひとつの方法です。それによって、その後の生き方がよりよくなることもあります。
そのためにも、自身がある程度知識を持ち、信頼できる医師を見つけることも重要です。
経済状況や、悩みを省みてくれる医師を探す
いい医師を見つけるためには、たとえば医療費が高くて悩んでいるならば、ぜひ医師に相談してみて下さい。もし、あなたの経済状況や悩みなど一切聞かず、「この検査や薬は、病気を治すために必要なんです」と繰り返すだけなら、その医師には病気と患部しか見えていません。
一方、「医療費がかさんで生活が苦しいのですか・・・。それならリスクはありますが、この薬とこの検査はやめてみましょうか?」などのように話を聞いてくれる医師であれば、きちんと患者に向き合ってくれる医師だと判断できるでしょう。
医師の仕事は、見た目より忙しいものです。朝から夜まで、たくさんの患者を診察しなければなりません。インフルエンザが猛威を振るう冬や、多くの高齢者が体力を奪われる夏は、昼休みなどの休憩時間が一切とれないまま、何時間も診療に追われるケースもあります。
また、医学の世界では常に学び続けることが求められます。学会に参加して新しい症例や新薬についての知識を得なければなりませんし、専門医として働いている医師は、定められたプログラムに参加するなどして単位を取る必要もあるでしょう。
そのため、医師はどうしても、目の前にある患者ではなく、患部だけを見てしまいがちです。病気が治ることを優先し、その患者が幸せになるかどうかは後回しにする傾向があるのです。
森 亮太
医療法人 八事の森 理事長