経管栄養を続ける「寝たきりの高齢者」は多い
実は高齢者に対する治療のなかには、患者本人ですら望んでいないものもあります。とくに問題視されてきたのが、胃ろうです。
本来、体力の低下から食事を自力でとることがままならなくなった高齢者は、やがて衰弱し、老衰という形で最期を迎えますが、胃ろうなどの経管栄養を続け、栄養分を補給しながら寝たきりのまま生を繋いでいる高齢者がわが国日本にも大勢いるのです。
しかし、実際には高齢者の多くは延命治療を望まず、おだやかに死なせて欲しいと希望しています。
厚生労働省の「人生の最終段階における医療に関する意識調査報告書」によると、身の回りの手助けが必要で衰弱が進んできた場合、口から物が食べられなくなった場合に胃ろうを望む人はわずか5.8%で、望まない人は76.8%に上りました。
[図表1]希望する治療方針
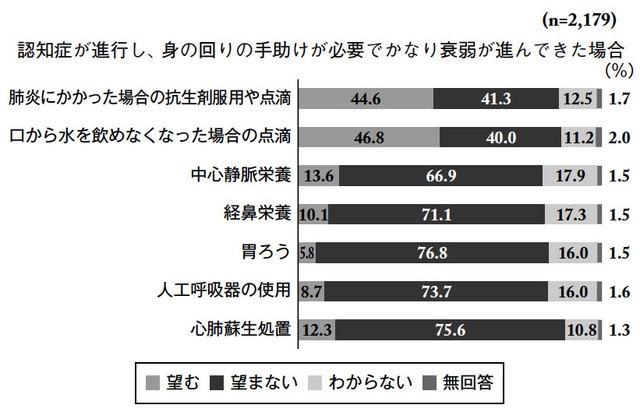
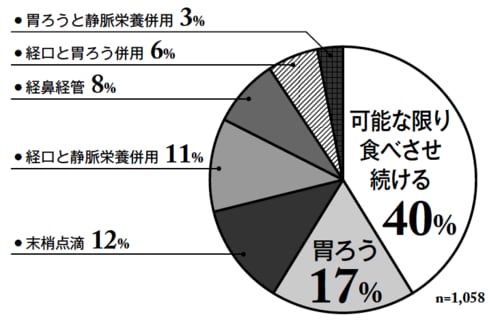
[図表2]認知症の進行によりしだいに食事がとれなくなっている患者への第1選択
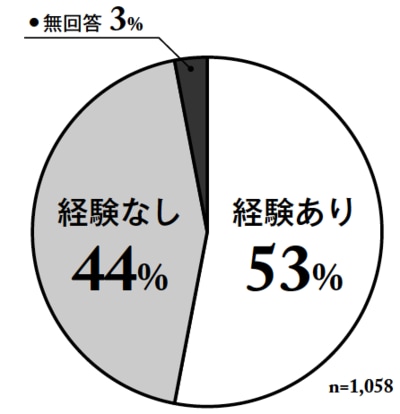
[図表3]ANH(人口的水分・栄養補給)導入後の中止体験
患者本人も望まない医療が圧迫する「医療費」
ですが、こうした患者の要望に沿うことのできない医師がまだまだいるのが現実です。
2011年の日本老年医学会の調査によると、認知症によって物が食べられなくなっている高齢者に胃ろうや経鼻経管栄養などの経管栄養を選択する医師は約60%もいることがわかります。
もちろんそれによって患者の状態がよくなる場合もありますが、多くは死期が近づくにつれ、かえって苦しみを長引かせる結果となることがあります。
その場合家族からの要望や医師の判断で経管栄養を中止するという判断をしなければなりませんが、「経管栄養を中止した経験がない」と答えた医師は44%となっており、半数近くの医師が中止をしていないのです。その理由を聞くと、「倫理的・法的に問題があるから」と答えた医師が50%でした。
高度急性期病院の医師にとっては、患者を死に追いやるような選択をすることはハードルが高いのが現状なのです。
さらに、患者本人も望まないような医療が医療費を圧迫し、結果として高齢者を追い詰めている―このような側面もあります。正確なデータはありませんが、胃ろうをつけている患者は全国に40~60万人、医療費は2000億円にもなるといわれています。
高齢者のQOLの観点から胃ろうへのバッシングが起き、近年、ようやく胃ろうの造設件数は減少してきました。しかし、その陰でほかの人工栄養の実施が加速しているという事実があるのです。
以下の図表4は市場予測で見た、人工栄養の販売数から各人工栄養の推移割合をグラフにしたものです。胃ろうが減少する一方で、中心静脈と経鼻経管栄養は増加しています。本当に中心静脈や経鼻経管が適応する患者が増えているのであれば問題はないのですが、胃ろうを拒否する患者に医師が中心静脈や経鼻経管を勧めているケースも考えられます。
[図表4]人工栄養の推移割合
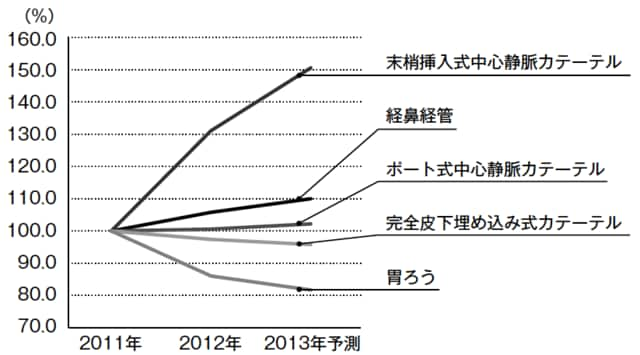
しかし、こうした経管栄養も本質的には胃ろうと同じです。死期をいたずらに長引かせ、さらに鼻からチューブを通すため、胃ろうよりもかえって患者に大きな苦痛をもたらすことも指摘されています。