医療費増大の原因といわれる「療養病床」
前回の続きです。
このような高齢者医療によって膨れ上がった医療費を削減するため、国はさまざまな施策を実施しています。
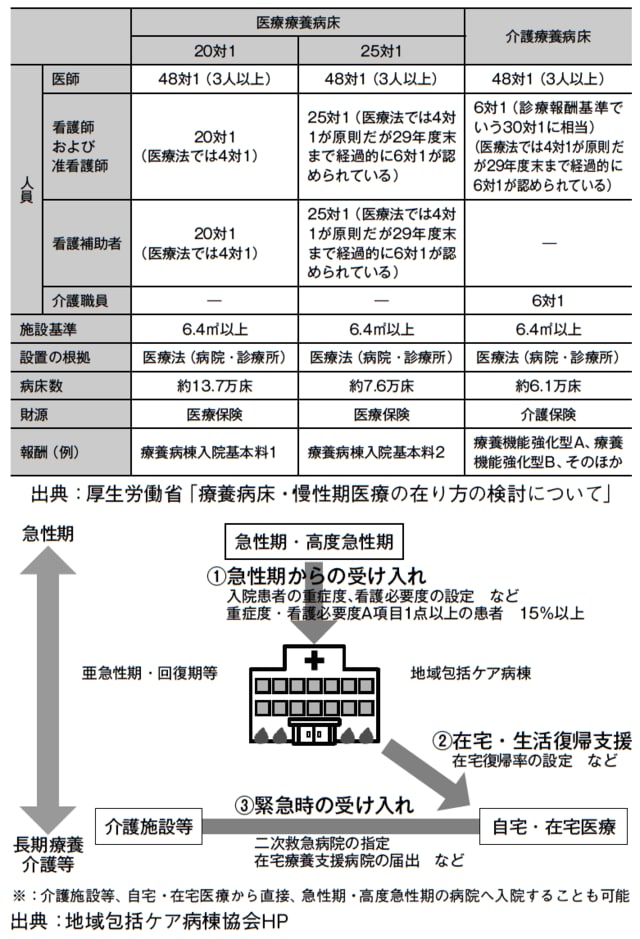
メスが入ったのが「療養病床」です。長期の療養が必要な患者のための病床である療養病床は、在宅介護ができない、施設に入れないなどの事情を抱える高齢者の長期にわたる利用が多く、医療費が増大する原因ともいわれています。
療養病床には、介護保険制度によって介護サービスと医療が提供される「介護療養病床」と、慢性期の患者に治療を施す「医療療養病床」の2種類がありますが、2023年度末までに、全国にある約6万1000床の介護療養病床がすべて廃止され、「介護医療院」を含む他機能の病床へと転換される予定になっています。
また全国に約27万床ある医療療養病床のうち、患者に対する看護師・准看護師の人数が25対1の人員配置で運営されている約7万6000床についても廃止の方向に進んでおり、介護老人保健施設や20対1の医療療養病床などに転換せざるを得ません。これによって寝たきり高齢者の受け皿がなくなってしまうことが予想されています。
介護医療院については、具体的な報酬や人員配置基準などがまだ明らかになっておらず、最終的な基準が分かりしだい、どの方向に転換を進めていくか、それぞれの病院は決断を迫られることになります。
特に25対1の医療療養病床をどのように転換していくかは、医師の頭を悩ませる原因になっています。
20対1の病床に認定されるには、8割以上の患者が医療依存度の高い状態である必要があります。これまで医療依存度の高い患者が5割程度しかいなかった医療療養病床については、この認可をとることは相当難しく、入院患者の選択が進むと思われます。
また介護老人保健施設へ転換をすると報酬が大幅に下がるため、病院自体の経営に大きく影響します。場合によっては25対1の医療療養病床を廃止し、患者を退院させなければならない病院が続出する可能性もあります。
そうなれば、これまで病院に長期入院していた高齢の患者のなかには病院を退院し、自宅での生活や新たな介護施設を探さなければならない人も出てくるでしょう。
[図表]医療療養病床と介護療養病床の現状
寝たきりの胃ろう患者や、食事をするだけで心不全が増悪してしまうような重症心不全患者など、自宅ではとても介護できないにもかかわらず医療依存度が低いとみなされてしまう患者の行き場がなくなってしまうかもしれないのです。
在宅への誘導はやむを得ない部分も多いが・・・
また、2014年から「自宅に帰す」ためのリハビリに注力した「地域包括ケア病棟」が新設されました。定額制で投薬や検査などの医療行為やリハビリを最大60日間受けることができます。
こうした国の方針は、結論として「高齢者を病院から自宅に帰す」ことに終始しています。地域包括ケア病棟でのリハビリ期間が終了したら在宅へ、特別養護老人ホームに入居していても要介護度が改善すれば在宅へ・・・。こうした流れは今後もさらに強化されていくはずです。
社会保障費の将来を考えたとき、在宅への誘導はやむを得ない部分も多いのですが、患者のなかには、治療やリハビリによって自宅に帰れる人もいれば、病状や家族の受け入れ態勢の問題で自宅には帰れず、介護施設や病院を利用しなければ生活がなりたたないという人もいます。
そうした患者を強引に自宅へ誘導することは、高齢者に不安を抱えながらの生活を強いることになるのです。
































