【関連記事】がんに体重が影響?「寿命を延ばすには…」東大病院医師が解説
「のどが渇く」…知らぬ間に進む「糖尿病の合併症」
糖尿病の怖さは、「気づかないうちに合併症が進んでいく」ところにあります。
糖尿病の典型的な症状は「のどが渇く」「尿の量が多い」などで、初期には重い症状のないことがほとんどであるため、なかなか気づけないのです。
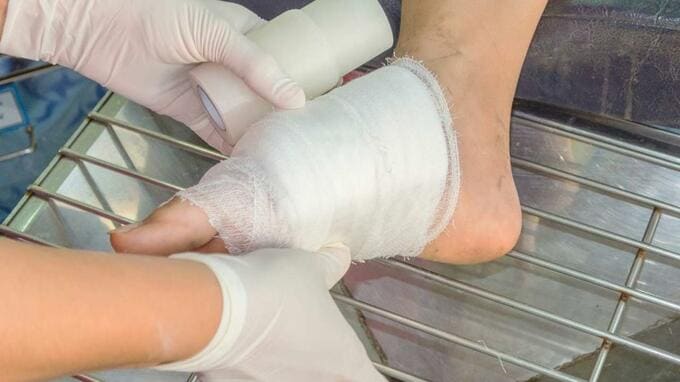
合併症には「失明の原因となる糖尿病網膜症」、「透析の原因となる糖尿病腎症」、そして「足の切断につながる糖尿病足病変」が挙げられます。
ここで解説していく「糖尿病足病変」は、靴のなかで進行する上に、神経障害により症状が出ていても気づきにくく、早期発見が困難であることが特徴です。
恐ろしい…なぜ糖尿病で「足の切断」に至るのか
血糖コントロール不良の状態が続くと、足の神経が損傷されてしびれや痛みを感じたり(神経障害)、動脈硬化により血の流れが悪くなったり(血流障害)します。血流障害があると、傷ができても血液が届かないためなかなか治癒しません。
そして神経障害、血流障害に加え、変形した足(外反母趾、指が曲がるなど)を土台として、やけどや靴擦れなどをきっかけに糖尿病足病変が発症します。神経障害が進行すると痛みや温度を感じにくくなるため、靴擦れややけどを起こしやすいうえ、すぐに気づくことも難しくなります。
糖尿病足病変は血糖値を下げれば治るという病気ではありません。潰瘍では長期間の入院が必要となりますし、壊疽では切断が避けられない例も多くあります。
また、切断し義足を作成したとしても、ご自身の体力や年齢、糖尿病の他の合併症が壁となるため、「歩行」が獲得できる人は多くはありません。
よって潰瘍がない早期の段階で「足の変化」を発見し、適切に処置する必要があります。
糖尿病足病変の1番の予防法は、糖尿病そのものを良好にコントロールし、神経障害や血流障害などを予防する“一次予防”です。それでも靴擦れや胼胝(タコ)、足や爪の白癬症(水虫)が出現したら、早期の段階で発見して処置する“二次予防”が必要となります。
今後「足病変」はより身近な病に…注意したいポイント
今後わが国では、高齢者や糖尿病、透析の患者さんが増加することで、足のトラブルを抱える患者さんがさらに増加していくこと必至です。
糖尿病患者さんは是非、ご自身から靴や靴下を脱いで、足を診察してもらってみてください。足を診察し、足病変の危険性を評価することは内科医の仕事の一つですが、忙しい日常診療の中では靴に隠れた足の診察は見逃されがちです。
また、日常生活での注意も重要です。屋外だけではなく屋内でも十分に気をつけましょう。
それではここから「糖尿病と診断されたばかりの人」「糖尿病の合併症がある人」「糖尿病の足に潰瘍(かいよう)がある人」、それぞれが「知るべきこと・調べるべきこと・行動すべきこと」ついて順に解説していきます。ご自身の糖尿病の状態に合わせて参考にしてください。